Диабетът е патология, която се характеризира с нарушаването на обмяната на веществата, най-вече въглехидратите, което води до увреждането на клетките на различни органи – от артериалните съдове до бъбреците и черния дроб. Диабетът е хронично заболяване, предизвиквано от неспособността на задстомашната жлеза (панкреасът) да изработва достатъчно инсулин или когато организмът не може да използва ефективно изработвания от него инсулин.
Още: Разкрива много за вашето здраве: Колко пъти можете да станете от стол за 30 секунди?
Причини за диабет
Основната причина за развитието на диабет тип 1 е нарушаването на работата на бета-клетките на панкреаса, като слествие от автоимунна реакция. Наследствеността също е причина за развитието на болестта и може да доведе до абсолютна инсулинова недостатъчност.
Панкреасът е орган на храносмилателната система, изработващ ферменти и хормони, които регулират обмена на въглехидратите и мазнините. Той се намира в долната част на корема зад стомаха. Дължината му е до 22 см и тежи между 70 и 80 г.
Още: Не копривата, а тази билка е по-полезна дори от спанака
Още: Лекар: Този продукт е по-вреден за черния дроб от алкохола
Инсулинът е хормон, регулиращ нивото на съдържание на захар в кръвта. Резултат от неконтролирания диабет е хипергликемията или повишено ниво на захар в кръвта, което с времето води до сериозно увреждане на много от системите в организма, особено на нервите и кръвоносните съдове.
За още любопитни и полезни статии - очакваме ви във Viber канала ни! Последвайте ни тук!
Още: Учени: Яжте това в 11 часа всеки ден за сваляне на кръвното и холестерола
Още: Лекар: За колко време обикновено минава изкълчен глезен?
Нормалното ниво на захар в кръвта е от от 3.3 до 5.5 ммол/л. Ако при лабораторно изследване нивото на захарта е по-високо значи въглехидратната обмяна в организма е нарушена.
Трябва да се отбележи, че болестта може да прогресира дълго време без никакви симптоми, затова много хора не търсят медицинска помощ дълго време. По данни на Световната здравна организация 10% от населението в света страда от диабет. През последните 40 години заболеваемостта от диабет е нараснала 4 пъти. През 2019 година диабетът е непосредствена причина за 1,5 милиона смъртни случаи в света. При това почти половината от случаите са при хора над 70 години. Другата половина са починали от усложненията, предизвикани от диабета: бъбречна недостатъчност, увреждания на сърцето и кръвоносните съдове.
Инсулиннозависимият диабет тип 2 има полигенна природа и е наследствено заболяване. Причини за възникването му могат да станат и:
Още: Може ли пролетното слънце да ни осигури достатъчно витамин D?
Още: Светът застарява: Съвсем скоро тази болест ще се превърне в голямо бреме
- Затлъстяването
- Небалансирано хранене;
- Ниска физическа активност;
- Чести стресови ситуации;
- Възраст над 40 години;
- Безсъние.
Видове диабет
Ендокринолозите определят няколко варианти на заболяването, но най-често се среща инсулинозависимият диабет тип I и инсулинонезависимият диабет тип II. Някои специалисти причисляват и преддиабетното състояние към заболяването. Съществува още един вид - гестационен диабет.
При диабет от първи тип в организма се наблюдава дефицит на инсулина – хормонът, необходим за нормалното усвояване на глюкозата от клетките на вътрешните органи. Тази форма на заболяването се проявява в млада възраст.
Диабет тип II, напротив – се характеризира с високо ниво на инсулин при ниска чувствителност към него на клетките на организма, което води до поразяването на вътрешните органи. Тази форма на заболяването е характерна за възрастните хора.
Диабет тип 1
Диабет тип 1, инсулиновзависим или ювенилен диабет е автоимунно заболяване на ендокринната система, което се характеризира с хронична хипергликемия (повишено ниво на глюкозата в кръвта) в резултат на недостатъчното производство на инсулин в организма.

Хроничната хипергликемия води до увреждане и дисфункция на различни органи и системи, предизвиквайки късни усложнения. В основата на развитието на диабет тип 1 е нарушаването на работата на бета-клетките на задстомашната жлеза, в следствие на автоимунна реакция и наследствена предразположеност, което води до пълна инсулинова недостатъчност.
Автоимунните реакции могат да бъдат предизвикани от нарушения в имунитета с преимуществено поражение на бета-клетките от вирусни инфекции, възпалителни заболявания, фиброза на задстомашната жлеза, артеросклероза, туморни процеди.
Установено е, че развитието на диабет тип 1 е свързано с генетична предразположеност. Съществуват определени форми на някои гени, които се асоциират със заболяването. Тези гени се наричан предразполагащи или генетични маркери.
Изследвания потвърждават, че 70% от генетиката на диабет тип 1 определят гените на системата на тъканната съвместимост на човек. Антигените на тъканната съвместимост в организма изпълняват най-важната функция за разпознаване на чужда тъкан и формирането на имунния отговор.
Бета-клетките (β-Клетка, В-клетка) — е една от разновидностите на клетките на ендокринната част на панкреаса. Те произвеждат хормона инсулин, който понижата нивото на глюкоза в кръвта. Абсолютната инсулинова недостатъчност е обусловено от пълната липса на инсулин от бета-клетките.
Фактори, провокиращи развитието на диабет тип 1:
- Недостатъчно кърмене при бебета. Т.е. замяната на кърма с адаптирано или краве мляко, което съдържа три пъти повече белтъчини, в сравнение с женското мляко и 50% повече мазнини. Освен това в кравето мляко има казеин, който прилича на бета-клетките. Когато този чужд белтък попадне в организма имунната система започва да го атакува.
- Вирусни и инфекциозни заболявания, като варицела, вариола, паротит, вирусен хепатит, също могат да предизвикат развитието на диабет от тип 1.
- Кислородно гладуване на тъканите на задстомашната жлеза (артеросклероза, спазми на съдовете, кръвоизлив и др.)
- Разрушаване на тъканите на задстомашната жлеза под въздействието на лекарсвени препарати, алкохол, химически вещества, интоксикация.
- Тумори на задстомашната жлеза.
Регионално разпределение на диабет тип 1
Разпространеността на диабет от първи тип варира значително между различните страни, в пределите на една страна и между различните етнически групи.
В Европа разпространеността на диабет тип 1 е тясно свързана с генетичната предразположеност по системата на тъканната съвместимост на човека (HLA) в общата популация.
В Азия честотата на диабет тип 1 е най-ниска. В Китай тя е 0,1 на 100 хил. души население, а в Япония - 2,4 на 100 хил. души население. Установена е връзка между диабета и HLA в сравнението с европеидната раса. В Япония съществува особена бавно прогресираща форма на диабет тип 1, която е около една трета от случаите.
Нарастваща разпространеност на диабет тип 1 се характериризира с повишени пропорции на лица с нисък риск от развитие на диабет по HLA генотип в някои популации.
Класификация и стадии на развитието на диабет тип 1
- Хипотетичен пусков момент. Увреждане на бета-клетките заради различни фактори и задействане на неправилна имунна реакция.
- Активен автоимунен инсулит (случва се, когато титърът на антителата е висок, броят на бета-клетките се понижава, секрецията на инсулин се понижава);
- Понижаване на стимулираната от глюкозата секреция на инсулина.
- Поява на клинични симптоми на диабет.
- Гибел на бета-клетките и пълно спиране на изработване на инсулин.
Диабет тип 2
Епидемията от диабет тип 2 продължава вече много години. По данни на Световната здравна организация през 1980 година е имало 150 млн. души, болни от диабет, а през 2014 те вече са 421 млн. За съжаление тенденцията през последните години не се наблюдава спад на случаите и може да се заяви, че диабетът от втори тип е една от най-разпространените и тежки болести.

Диабет тип 2 е хронично неинфекциозно, ендокринно заболяване, което се проявява с дълбоко нарушаване на липидния, белтъчния и въглехидратния обмен, свързан с абсолютния или относителен дефицит на хормона, произвеждан от задстомашната жлеза.
При пациентите с диабет тип 2 задстомашната жлеза произвежда достатъчно количество инсулин, но заради нарушаването на метаболически реакции в отговор на действието на инсулина възниква дефицит на хормона.
Инсулинозависимият диабет тип 2 има полигенна природа и е наследствено заболяване. Причина за възникването на патологията е съвкупност от определени гени, а развитието и симптоматиката се определят от съпътстващи фактори на риска като:
- затлъстяване;
- небалансирано хранене;
- ниска физическа активност;
- непрекъснати стресови ситуации;
- възраст над 40 години;
- безсъние.
Нарастващата епидемия от затлъстяване и диабет тип 2 са тясно свързани и представляват глобална заплаха за общественото здраве. Именно тези патологии са причина за появата на хронични заболявания като:
- исхемична болест на сърцето;
- хипертония;
- артеросклероза;
- хиперлипидемия.
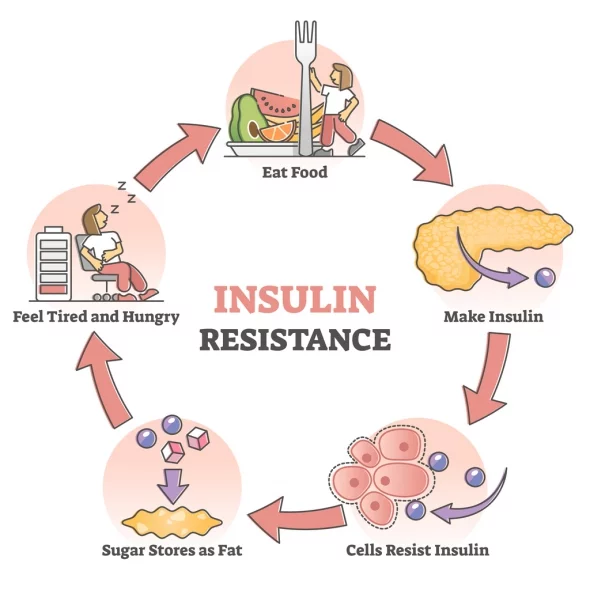
Основната причина за възникването на диабет тип 2 е инсулиновата резистентност (липсата на реакция на клетките към инсулина). Повишеното ниво на инсулин в кръвта води до намаляването на количеството рецептори в клетките-мишени. С времето бета-клетките престават да реагират на повишаващото се ниво на глюкозата и се образува относителен дефицит на инсулин, при който се нарушава толерантността към въглехидратите.
Дефицитът на инсулин води до понижавате на използването на глюкозата в тъканите и образуването на захар от невъглехидратни компоненти в черния дроб, като по този начин повишава съдържанието на захар в кръвта.
Съществуват три степени на заболяването:
I степен — наблюдават се симптоми на усложненията, дисфункция на някои органи и системи. Подобряване на състоянието се постига с помощта на спазването на диета, назначават се медикаменти и инжекции;
II степен — много бързо се появяват усложнения на зрителните органи, започва активно отделяне на глюкоза с урината, проблеми с крайниците. Медикаментите и терапията не дават ефективни резултати. В тази степен патологията не се подава на лечение.
III степен - глюкозата и белтъкът се извеждат с урината, развива се бъбречна недостатъчност. В тази степен болестта не се подава на лечение.
Преддиабетно състояние
Преддиабетното състояние е това, при което нивото на захарта в кръвта е над нормата, но не толкова висока, за да се диагностицира диабет. Обикновено това състояние не се придружава от симптоми. Хората с преддиабетно състояние често имат:
- наднормено тегло;
- затлъстяване в зоната на корема;
- хипертония (високо кръвно налягане);
- повишено ниво на липидите в кръвта.
Предиабетното състояние се диагностицира с помощта на рутинни тестове:
- определянето на нивото на глюкозата на гладно;
- тест за толерантност към глюкозата;
- анализ на гликирания хемоглобин.
Независимо от наименованието си преддиабетното състояние не винаги е последвано от развитието на диабет. Признаците, които могат да подскажат висок риск от развитието на диабет са:
- високо ниво на висцерална (вътрешна) мазнина;
- отлагате на мазнина в черния дроб;
- понижена изработка на инсулина.
Рискове на преддиабетното състояние
През последните години учените установяват все повече за опасностите, свързани с преддиабетното състояние. В неотдавнашно изследване е установено, че в продължение на пет са се случили при 18% от хората с това състояние, а при нормално ниво на кръвната захар - при 11%. Повиишеното ниво на захар в кръвта способства за увреждането на кръвоносните съдове и възпаление на стените.
Профилактика и борба с преддиабетното състояние:
- Здравословно хранене. Намалете калорийността на храната и количеството мазнини. Трябва да се ядат много плодове, зеленчуци и пълнозърнести продукти;
- Физическа активност. Трябва да имате не по-малко от 150 минути умерена или 75 минути интензивно физическо натоварване на седмица;
- Нормално тегло. Изследванията показват, че при затлъстяване понижаването на теглото със 7% и повишаването на физическата активност намаляват риска от развитието на диабет почти с 60%.
- Отказ от тютюнопушене.
Ако лекуващият лекар прецени, че рискът от развитието на диабет е висок, то той може да назначи медикаменти. Паралелно може да бъде назначено и лечение за повишено кръвно налягане и препарати за понижаването на нивото на "вредния холестерол" в кръвта.
Редица изследвания потвърждават ефективността на промяната в начина на живот за профилактиката на диабет и преддиабет. Диетата с по-малко мазнини и калории, съчетана с физическа активност понижава риска от развитиетот на диабет със 72%.
Затова преддиабетното състояние не трябва да се възприема като присъда, но и не трябва да се игнорира. Диагнозата изисква активни действия.
Ендокринолозите посочват и трети вид на заболяването – гестационен диабет при бременните жени. Това е временно състояние, което при подходяща диета и допълнително лечение преминава.
Гестационен диабет
Гестационният диабет (диабет при бременните) е диабет, който възниква по време на бременността и изчезва веднага след раждането. Всяка бременна развива резистентност към инсулина, която може да доведе до патология. Диабетът може да изчезне след раждането или да остане, особено при жените със затлъстяване или генетична предразположеност към тази болест. В редица случаи жените са имали диабет тип II още преди бременността, но болестта не се е проявявала.
При всяка бременна жена след установяването на бременността и започване на наблюдението се провежда изследване за наличието на гестационен диабет. За целта се прави изследване на нивото на захар в кръвта и ниво на гликирания хемоглобин, а след това по време на 24-28 седмица от бременността – тест за толерантност към глюкозата. Три дни след раждането, на жените с установен гестационен диабет се прави контролен анализ. Ако нивото на захарта в кръвта се е нормализирало диагнозата се снема, в противен случай наблюдението продължава.

Основните рискови фактори за развитието на гестационен диабет са:
- Прекормерно наддаване на тегло по време на бременността;
- Употреба на храна, богата на бързи въглехидрати и транс-мазнини;
- Дефицит на микроелементи;
- Възрастта на майката над 35 г.;
- Наследственост - роднини с диабет тип 2 или затлъстяване;
- Предишен гестационен диабет;
- Синдром на поликистозни яйчници;
- Предишни спонтанни аборти или мъртво раждане;
- Макросомия (раждане на едър плод);
- Пушене по време на бременността.
Симптоми на гестационен диабет
Бременната може да се оплаква от:
- сухота в устата;
- повишено количество на изпитата вода (над 2 л);
- обилно уриниране;
- повишен или понижен апетит;
- слабост;
- отслабване;
- сърбеж в интимната област;
- нарушения на съня.
Основни симптоми на диабет
Симптоми на диабет тип 1
При диабет тип 1 симптомите са ярко изразени. Това са:
- Неутолима жажда
- Сухота в устата
- Често повръщане
- Често уриниране
- Загуба на телесна маса
- Обща слабост
- Главоболие
- Суха кожа
- Нарушено зрение
- Раздразнителност
- Нощно напикаване (характерно за децата)
- Сърбеж в интимната област
Когато заболяването започне да се проявява активно значителна част от бета-клетките вече не работят. Т.е. към момента на гореспоменатите оплаквания в човешкия организъм вече са настъпили сериозни и необратими процеси.
При бързо прогресиране на болестта в издишваният въздух се усеща мирис на ацетон, дишането става дълбоко и често. При появата на кетоацидоза (наличие на ацетон в кръвта заради недостиг на инсулин) се наблюдават следните признаци:
- Нарушено съзнание;
- Понижено кръвно налягане;
- Учестен пулс;
- Цианоза (синкав оттенък на кожата и лигавиците) на крайниците.
Симптоми на диабет тип 2
Най-често симптоматиката на диабет тип 2 е слабо изразена и затова заболяването може да бъде установено, благодарение на резултати от лабораторни изследвания. Затова хората, попадащи в рисковата група (наличие на затлъстяване, високо кръвно налягане, различни метаболитни синдроми, възраст над 40 години), трябва да преминават през контролни прегледи.
Основните симптоми на диабет тип 2 са:
Непрекъсната и необяснима слабост, сънливост;
- Постоянна жажда и сухота в устата;
- Често уриниране;
- Засилен апетит;
- Сърбеж
- Бавно зарастващи рани;
- Замъглено зрение;
- Изтръпване на крайниците.
Късни симптоми при диабет тип 2:
- Сухота в устата, силна жажда, която се съпровожда с употребата до 10 л течности в денонощие;
- Често и обилно уриниране;
- Повишаване на апетита;
- Сърбеж на кожата, бърза умора при физически и интелектуални натоварвания;
- Нощни треперения на мускулите на коленете;
- Влошаване на зрението.
Посочените симптоми са характерни и за други заболявания, затова от съществена важност е точната диагностика. При появата на подобни симптоми трябва веднага да се обърнете към ендокринолог за поставянето на точна диагноза.

Симптоми на диабет при жените
В повечето случаи симптомите на диабет при жените са същите, както при мъжете, но възникването и проявата му имат редица различия заради физиологичните особености на женския организъм.
При диабет тип 1 това са: обилно количество урина; непреодолимо чувство на глад и жажда; внезапно понижаване на теглото, дори при повишен апетит; вялост апатия, сънливост; временни проблеми със зрението; мирис на ацетон от устата.
При диабет тип 2 симптоми може да бъдат: сърбеж на кожата; слабост, инфекциозни поражения на кожата.
Симптоми на диабет при мъжете
При мъжете, освен горепосочените симптоми може да се появят и такива, като: еректилна дисфункция, забавена еякулация, генитална млечница, урологични проблеми.
Симптоми на диабет при децата
Проявата на симптоми на диабет при децата не се различават от тези при възрастните, но могат да включват още: сухота и лющене на кожата на дланите, цепнатини по кожата в ъгълчетата на устата, нарушения в менструалния цикъл при момичетата.
Причини за възникването на захарен диабет
Диабетът възниква поради няколко причини, заради които у човек се нарушава постъпването на глюкоза вътре в клетките. Това води до нейното повишено съдържание в кръвта и развитието на многобройни нарушения на обмяната на веществата. Специалистите извеждат следните рискови фактори за развитието на диабет.
- Генетична предразположеност – известно, че ако родителите или близки роднини са боледували от захарен диабет, то рискът от неговото развитие се повишава с 5-10%;
- Наднормено тегло и затлъстяване;
- Консумиране на храна с преобладаващо съдържание на въглехидрати, водещо до нарушаването на тяхната обмяна;
- Сърдечно-съдови заболявания;
- Хроничен стрес, свързан с психическо или физическо натоварване. Хормоните на надбъбречната жлеза, отделящи се в стресова ситуация, нарушават нормалното протичане на процеса на обмяна на веществата;
- Продължителен прием на лекарства, способстващи за развитието на диабет – глюкокортикоиди, диуретици, цитотоксични средства и други;

Трябва да се отбележи, че при диабет тип 1 причините са различни. При болните се наблюдава недостатъчно количество инсулин, свързан с увреждането на клетките в задстомашната жлеза. Този вариант на болестта има вроден автоимунен характер и се среща в млада възраст.
Как да разберете, че имате диабет
Трудно е човек сам да разбере, че има диабет, тъй като заболяването се проявява с неспецифични оплаквания и дълго време се развива постепенно, особено при захарен диабет тип II (диабет тип I се развива бързо).
Рискови групи
Развитието на диабета може да се предскаже. За това хората от рисковите групи трябва да спазват препоръките за начин на живот и хранене.
Ето кои хора попадат в рисковите групи:
- Възраст до 45 години;
- Роднини с изявен захарен диабет;
- Наднормено тегло и затлъстяване;
- Недостатъчно активен начин на живот;
- Преддиабетно състояния и други нарушения на въглехидратната обмяна
- Хронични сърдечно-съдови заболявания
- Нарушения на белтъчния и мастния обмен
- Поликистозни яйчници
- Бременност с едър плод
Всички хора, които се намират в групата на риска трябва редовно да се консултират с ендокринолог за предприемане на профилактични мерки и своевременното начало на лечението на патологията.
Как да контролираме нивото на глюкоза в кръвта
За определянето на нивото на захар в кръвта има много методи. Основният от тях е биохимичният анализ, който позволява да се определи точното ниво на глюкозата. Нейното ниво на гладно не трябва да превишава 6,5 ммол/л.
Определянето на нивото на глюкозата в домашни условия е възможно с помощта на глюкомер. Това са компактни устройства, които по една капка кръв позволяват да се проведе изследване с голяма точност. Глюкомер трябва да използват всички болни, тъй като информираността за нивото на глюкоза е необходима за контрол на лечението.
Усложнения при диабет
Усложнения при диабет тип 1
Липсата на своевременно лечение и неспазването на диета води до редица усложнения. Те могат да бъдат разделени на остри и хронични.
Острите усложнения на диабет тип 1 са:
Диабетна кетоацидоза - възниква в следствие на дефицит на инсулин. Ако не се спрат навреме нарушенията на въглеродния обмен се развива кетоацидозна кома. При това състояние нивото на глюкоза в кръвта е над 15 ммол/л. В урината се появява ацетон, пациентът страда от слабост, силна жажда и често уриниране.
Хипергликемичната кома се развива постепенно през денонощието. Болният усеща изразена сухота в устата, пие много течности, усеща слабост, понижаване на апетита, главоболие, понякога има запек или диария, повръщане, болки в корема. Ако не се предприемат мерки се стига до загуба на съзнание, от устата на пациента се усеща мирис на ацетон или гнили ябълки.
Хипогликемичната кома се характеризира с рязко понижаване на нивото на глюкоза в кръвта. Причините може да бъдат предозиране на инсулина с кратко действие, несвоевременен прием на храна след инжектиране на инсулин или усилено физическо натоварване.
Хипесмоларната кома протича без кетоацидоза на фона на изразено повишено ниво на глюкоза в кръвта, достигащо 33 ммол/л или повече. Съпровожда се от рязко обезводняване.
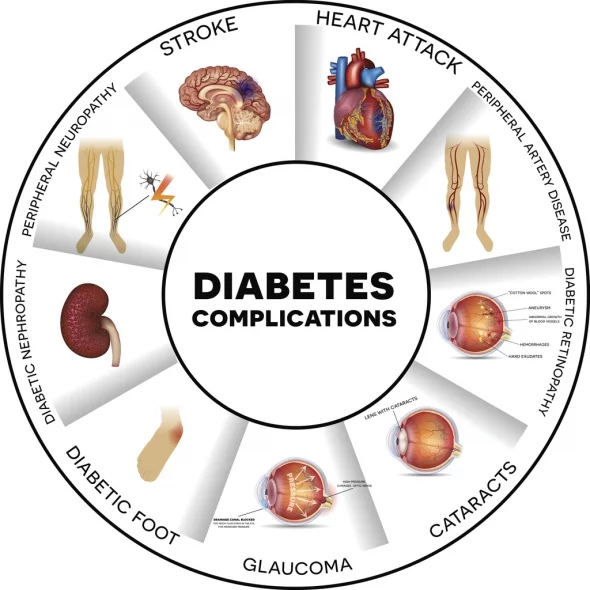
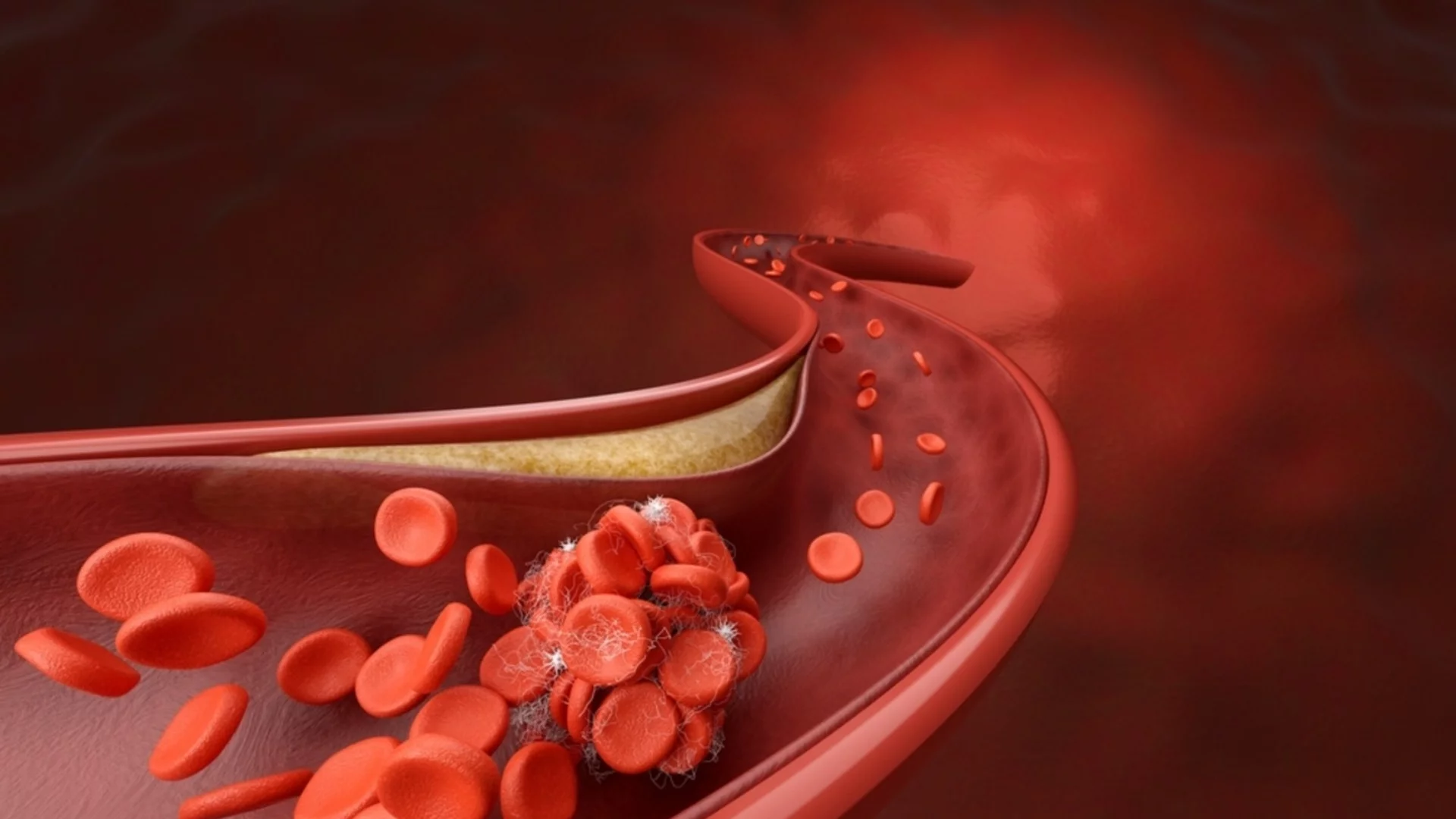
Хроничните усложнения се разделят на макроангиопатия (увреждане на съдовете от голям и среден калибър) и микроангиопатия (увреждане на малките кръвоносни съдове).
Артеросклерозата може да се влоши при диабет и да доведе до нарушаване на кръвообращението на краката (диабетно стъпало), развитието на инсулт и инфаркт.
При диабетната макроангиопатия най-често са поразени сърцето и долните крайници. По своята същност макроангиопатията представлява ускорено прогресиране на артеросклеротичните процеси в съдовете на сърцето и долните крайници.
При диабетната ретинопатия са поразява ретината в следствие на хронична хипергликемия. Усложнението се наблюдава при 90% от пациентите с диабет.
Диабетната нефропатия обединява целият комплекс от поражения на бъбреците и се развива заради сривовете на метаболизма в тъканите на бъбреците. Първият признак е появата на албумин в урината.
Диабетната невропатия е разстройство на нервната система, възникващо в резултат на поражение на малките кръвоносни съдове. Това е едно от най-честите усложнения и често е причина за развитието на инвалидизиращи поражения и смърт.
Усложнение при диабет тип 2
Към острите усложнения на диабет тип 2 се отнасят:
- Кетоацидозна кома - тотална интоксикация на организма с кетонови тела;
- Хипогликемимчна кома - нарушаване на съзнанието при рязко намаляване на съдържанието на глюкоза в кръвта;
- Хиперосмолярна кома - развива се в продължение на няколко дни, нарушава се метаболизмът, клетките се обезводняват, рязко скача нивото на глюкоза в кръвта;
Късни усложнения на диабет тип 2 са:
- диабетична нефропатия (патология на бъбреците);
- ретинопатия (може да доведе до слепота)
- полиневропатия (поражение на периферните нерви, при което крайниците губят чувствителност);
- синдром на диабетното стъпало.
Терапията на захарния диабет се базира на спазването на диета, контрол на нивото на глюкоза (самоконтрол) и прием на лекарствени средства. В зависимост от вида на заболяването ендокринологът подбира определени групи медикаменти, които позволяват да се стабилизира нивото на глюкозата и инсулина, предотвратявайки усложнения и понижавайки изразеността на симптомите.
Лечение на диабет
Лечение на диабет тип 1
За лечението на диабет от тип 1 се прилага схема за инсулинова терапия в режим на многократни инжекции. Всички видове инсулин се различават по продължителност на действието - удължено, средно, кратко и много кратко.
Видовете инсулин с кратко действие винаги имат прозрачен цвят. Действието им започна 20-30 мин. след инжектирането. Пикът му на действие настъпва от до 4 часа и завършва след 6 часа.
Видовете инсулин с много кратко действие започват да действат от 5 до 15 минути след инжектирането. Те може да се въвеждат преди хранене, по време или веднага след хранене. Продължителността на действие е 4-5 часа.
Инсулинът със средна продължителност на действие са мътни и във вид на суспензии. Преди всяко използване флаконът трябва да се разклати. Действието започва два часа след началото на въвеждането. Пикът на действие настъпва след 6-10 часа. Продължителността на действие е от 12 до 16 часа и зависи от дозата.
Видовете инсулин с продължително действие имат прозрачен цвят и продължителност на действие до 24 часа, затова се въвеждат 1-2 пъти в денонощие.
Човек, страдащ от диабет тип 1 трябва да инжектира инсулин неколкократно.
Най-често при лечението на диабет от тип 1 се използва следната схема за инсулинотерапия - преди закуска и вечеря се инжектира инсулин със средна и дълга продължителност на действие, по време на хранене- инсулин с кратка или много кратка продължителност на действие.
Най-важното за пациента е да се научи самостоятелно да преценява и при необходимост да променя дозата за своята инсулинова терапия. Дозата и схемата на прилагане на инсулин може да се променя.
Показател за правилността на вечерните дози инсулин е нивото на глюкоза сутрин на гладно и липсата на хипогликемия през нощта. Намалявайки количеството въглехидрати с приема на храна пациентът може да оцени потребността си от инсулин с краткосрочно действие.
При различни хора една единица инсулин понижава нивото на глюкоза в кръвта от 1 до 3 ммол/л.
Съществуват няколко правила за понижаването на дозата на инсулинотерапия. Действията за понижаването на дозата на инсулин може да бъдат следните:
Да се приемат прости въглехидрати (плодов сок 200 мл, 2 парченца захар или чаена лъжичка мед). След това преди следващата инжекция инсулин да се измери нивото на глюкозата в кръвта. Ако нивото е нормално, то пациентът продължава с обикновената доза.
Да се внимава ще се повтори ли хипогликемията в същото време на следващия ден, ако се повтори трябва да се разбере излишъкът от кой инсулин я е предизвикал. На третия ден да се намали дозата с приблизително 10%.
Нов подход в лечението на диабет от тип 1 е използването на инсулинови помпи. Те представляват дозатор на инсулина с кратко и много кратко действие, имитиращо физиологичната работа на задстомашната жлеза на човека.
С помощта на игла в тялото през цялото денонощие болният получава инсулин с кратко или много кратко действие. Скоростта на инжектиране се установява индивидуално според нуждите на пациента.
Инсулиновите помпи имат своите предимства и недостатъци. Към предимствата спадат:
- По-малък брой инжекции;
- Гъвкавост по отношение на времето;
- Помпата сигнализира за хипо- или хипергликемията според заданените дании;
- Подходяща е за деца и възрастни с активен начин на живот.
Недостатъци на инсулиновата помпа:
- Висока цена на устройството и поддържането;
- Технически трудности (сривове в работата на системата);
- Неправилно въвеждане на иглата;
- Помпата се вижда под дрехи;
Лечение на диабет тип 2
За съжаление пълното излекуване от диабет тип 2 не е възможно, но съществуват начини за подобряването на качеството на живот.
Създадени са много препарати, които понижават нивото на кръвната захар. За да имат ефект те трябва да се приемат редовно. Спазването на препоръките на ендокринолозите подобрява процеса на лечение на този тип диабет.
Лечението на диабет тип 2 предполага решаването на следните основни проблеми:
- да се компенсира недостатъка на инсулина;
- да се коригират хормонално-метаболичните нарушения;
- да се осъществят терапии и профилактики на усложненията;
За тяхното решаване се прилагат:
Диета - тя предполага оптимално съотношение между основните вещества в продуктите. Белтъчините трябва да представляват 16% от дневния рацион, мазнини - 24%, а въглехидратите - 60%. Разликата в диетата при диабет тип 2 е в характера на употребяваните въглехидрати - рафинираната захар се заменя с бавно усвояеми въглехидрати. Загубата на тегло е от особена важност, тъй като болестта възниква предимно при хора с наднормено тегло.
Физически натоварвания - Правилно подбраната комбинация от физически упражнения, с оглед на протичането на заболяването, възрастта и усложненията, способства за значителното подобряване на болния.
Прилагане на медикаменти за понижаването на глюкозата - тези медикаменти се предписват от лекар и се прилагат по изготвената от него схема.
Инсулинова терапия - в зависимост от тежестта на заболяването лекарят назначава прием на инсулин. Този метод на лечение се използва при около 15-20% от случаите. Показатели за използването на инсулин при диабет тип 2 са:
- бърза загуба на тегло без видима причина;
- недостатъчна ефективност на другите препарата за намаляване на кръвната захар;
- възникване на усложнения;
Хирургично вмешателство - в някои случаи се прилагат бариатрична и метаболична хирургия.
Диабет и хранене
Храненето при диабет е един от най-важните фактори за неговото лечение. При леки форми на диабет понякога дори само спазването на диета е достатъчно, за да се контролира нивото на глюкоза в кръвта. В по-тежките случаи на помощ идва медикаментозната терапия.
Общите правила за хранене при диабета са следните:
- Храненето трябва да е често и на малки порции. Това може да помогне да се избегнат резките покачвания на нивото на глюкозата.
- Приемът на храна трябва да се осъществява по едно и също време. Това се отнася и до приема на лекарствените препарати и поставянето на инжекциите с инсулин.
- Забранени са строгите диети и гладуването.
- Препоръчително е храната да се вари, пече, задушава или приготвя на пара.
- Добре е да се изключват бързоусвоимите въглехидрати (захар, мед, сладкарски изделия, сладко, хлебни изделия от бяло брашно).
- Храната трябва да е богата на фибри, тъй като по този начин въглехидратите се усвояват по-бавно и нивото на захарта не се повишава рязко.
- Да се ограничи употребата на животински мазнини (масло, мазни видове меса).
- Желателно е калорийността на храната и количеството въглехидрати да бъде приблизително еднакво в различните дни, това е особено важно за подбирането на дозата инсулин.

Списък на разрешени храни при диабет:
Зеленчуци: Домати, краставици, зеле, тиквички, зелен фасул.
Плодове: Ябълки, круши, вишни.
Каши: Оризова, овесена, елда.
Месо: Заек, пуйка, телешко.
Риба: Речни немазни риби
Какво да се избягва в храненето при диабет:
Млечни продукти: Мляко;
Зеленчуци: Цвекло, моркови, картофи
Плодове: Диня, грозде, банани, малини, стафиди, пъпеш, киви.
Месни продукти: Колбаси, наденици, свинско, мазни видове месо, мазни бульони.
Захарни изделия: Бонбони, шоколад, сладки тестени изделия, захар.
Хранене при диабет тип 1
При диабет тип 1 е категорично забранено да се употребяват бързоусвоими въглехидрати. Това са захарта, медът, тестените изделия и шоколадът. При изготвянето на меню трябва да се отчита калорийността на продуктите и да се отчитат калориите на храната. Основната част от менюто трябва да включва белтъчини, плодове и зеленчуци.
Хранене при диабет тип 2
При диабет тип 2 трябва да се нормализира теглото и да се контролира нивото на глюкозата в кръвта. При този вид заболяване е необходим пълният отказ от бързите въглехидрати и сладки плодове (кайсии, банан, грозде, череши, ананас, пъпеш и диня). Може да се консумират продукти само с нисък гликемичен индекс.

Хранене при гестационен диабет
Най-важното при хранене при гестационен диабет е поддържането на нормално ниво на глюкозата, за да се предотврати нейното пошиване или намаляване.
Храненето на бременна трябва да съдържа достатъчно количество въглехидрати, като се изключат бързо усвояемите от тях. Оптималното количество въглехидрати за денонощие е 175г. То трябва да бъде разпределено на ти основни приема и 2-3 междинни закуски.
Диабет и психика
37—40% от пациентите с диабет страдат от психични разстройства. Сред тях са:
- Когнитивно разстройство — нарушение на паметта, мисленето, ориентирането в пространството;
- Деменция - за нея са характерни умерена загуба на памет, трудности във всекидневните дейности, дезориентиране;
- Афективно разстройство - често се наблюдава депресия и много рядко хипоманиакални състояния;
- Тревожно разстройство под формата на неоправдано безпокойство, тревожни очаквания, които не се подават на контрол и измъчват болния;
- Разстройство на хранителното поведение - във вид на нервна булимия или затлъстяване. Понякога се проявяват хранителни ексцесии - прекомерна употреба на големи количества храна, докато не настъпи усещане за дискомфорт;
- Кратковременно разстройство на адаптацията - среща се при 50% от пациентите с диабет тип 2.

Болните от диабет страдат също и от безсъние, тахикардия, сухота на лигавиците, втрисане, различни вегетативни нарушения.
Диабет и физическа активност
Диабетът не е повод за прекратяване на физическите упражнения. Редовно поддържаната физическа активност е много ефективен метод за лечение на диабет.
Правилно подбраните упражнения подобряват:
- физическото и психическото състояние;
- нормализира обмяната на веществата и кръвното налягане;
- способства за понижаването на теглото;
- тренира сърдечно-съдовата система;
- подобрява показателите на липидния обмен „холестерол и други“
- понижава нивото на глюкозата в кръвта;
- повишава чувствителността на клетките към инсулина.
Физическото натоварване е полезно за болните от диабет тип 1 и 2, особено при онези, при които се наблюдава понижаване на чувствителността на периферните тъкани към инсулина. Понякога благодарение на редовните физически занятия нивото на глюкозата се поддържа в норма.

При изпълняването на физически упражнения от болните от диабет трябва да се имат предвид следните особености:
- Степента на физическо натоварване трябва да бъде съгласувана с лекуващия лекар;
- Необходима е предварителна подготовка преди занятията със спорт, за да се избегне рязкото понижаване на концентрация на глюкоза в кръвта.
- Редовните интензивни тренировки не трябва да се прекратяват внезапно;
- Физическата активно може да стане причина за хипогликемия при болните, приемащи инсулин.
- Необходим е индивидуален подход, съобразен с възрастта, нивото на физическа подготовка и степента на заболяването.
- Трябва да се спазва регулярност при изпълнението на упражненията - най-добре е това да става по едно и също време на денонощието;
- Продължителността и интензивността на натоварването стават постепенно, като се следи нивото на артериалното налягане и пулса.
- Умереното, но продължително натоварване е по-целесъобразно, отколкото интензивното, но краткото.
- Редувайте натоварване с почивка, включвайки комплекс упражнения за отпускане и дихателни практики.
- Не забравяйте за самоконтрола - проверявайте нивото на глюкозата преди и след натоварване.
Спорт при диабет тип 2
Спортуването трябва да се случва с повишено внимание при наличието на съпътстващи заболявания (исхемична болест на сърцето, хипертония...), а така също и при наличието на усложнения (ретинопатия, нефропатия, невропатия и др.). Физическото натоварване при тези състояния са противопоказни.
Тревожен сигнал са всякакви неприятни усещания по време на спортуването: болка и прескачане на сърцето, главоболие, виене на свят, задъхване. Никога не се опитвайте да ги изтърпите, прекратете занятието и се посътветвайте с лекар как правилно да постъпите.
Повишеното ниво на глюкоза в кръвта е основание да се отложат занятията. При недостатъчно инсулин в кръвта интензивното физическо натоварване засилва глада на клетките. Черният дроб получава сигнал за това и изхвърля в кръвта допълнителна глюкоза, която не постъпва в клетките, а остава в кръвта, заради недостиг на инсулин.
При физическа активност болните от диабет трябва да имат "бързи" въглехидрати (захар, бонбони, плодов сок).
Абсолютно противопоказно е да се съчетава физическото натоварване с прием на алкохол. Алкохолът блокира дейността на черния дроб за регулиране на захарта в кръвта по време на спорт.
За да е ефективно спортуването при хора с диабет трябва да се спазват следните правила:
- Да се определи вида, продължителността и силата на физическото натоварване;
- Да се спазва режим на хранене и инсулинова терапия;
- Да се познават добре симптомите на хипогликемия и каква помощ да се окаже;
- Да не се спортува, когато болният не се чувства добре, при наличието на ацетон в урината или повишаване на нивото на захарта;
- Да се определи нивото на глюкоза в кръвта преди и след тренировката;
- Да не се прекалява със силовите упражнения;
- Започнете тренировката най-малко 1 час след прием на храна или инжектиране на инсулин;
- Използвайте удобни обувки и проверявайте стъпалата след тренировка.
Бременност при жени с диабет
Бременността при жените с диабет трябва да бъде само планирана, тъй като носи риск за майката и детето.
Очаква се бременността да протече с усложнения, висок риск от развитието на прееклампсия, повишено количество на околоплодни води, инфекциозни и възпалителни заболявания. Висок е рискът от аборт, мъртво раждане и вродени аномалии на развитието.

Минимизиране на рисковете
Задължително е отказ от тютюнопушенето и прием на фолиева киселина, но най-главното е строг контрол на заболяването. Три-четири месеца преди зачатието трябва да се постигнат следните показатели:
- Ниво на глюкозата на гладно - между 3,5–5,5 ммол/л;
- Ниво на глюкозата 2 часа след хранене — 5,0–7,8 ммол/л;
- гликиран хелоглобин HbА1с — по-малко от 6,0%.
По време на бременност с диабет жената трябва да бъде наблюдавана от:
- ендокринолог;
- акушер-гинеколог, който разбира спецификата на заболяването;
- офталмолог, разбиращ от диабетна ретинопатия;
- диетолог;
- терапевт, запознат с особеностите на патологията на бъбреците.
Бременната жена с диабет трябва да бъде изследвана за състоянието на ретината, кръвно налягане, състоянието на щитовидната жлеза, неврологичен статус, оценка на състоянието на бъбреците.
Бременността е абсолютно противопоказна, ако жената има:
- тежка диабетна нефропатия;
- тежка исхемична болест на сърцето;
- прогресираща ретинопатия;
Бременността е опасна и не е желателна при жени с диабет, ако:
- са на възраст над 38 години;
- развият диабетна кома в ранните срокове на бременноста;
- и двамата съпрузи имат диабет (вероятността от раждането на дете с диабет е 30%);
- комбинация от диабет и резус-конфликт;
- комбинация от диабет и туберкулоза;
- комбинация от диабет и хроничен пиелонефрит;
- повторни случаи на гибел на плода;
- ниво на гликирания хемоглобин над 7% в ранните срокове на бременността.
Самоконтролът на бременната жена е от изключителна важност!
Диабет при децата
Диабетът при децата е хронична патология, при която настъпва нарушаването на обмяната на веществата, преди всичко при въглехидратите. Тя се развива заради недостатъчното производство на инсулин или невъзприемчивостта на тъканите към този хормон. В детска възраст диабетът протича особено бурно с рязко начало и стремително влошаване на състоянието. Ето защо всякакви подозрения за диабет са причина за спешно търсене на медицинска помощ.
Диабетът при децата може да се раздели на два стадия: преддиабетно състояние, при което патологичните процеси вече са стартирали, но липсват изразени симптоми и клиничен стадий, характеризиращ се с ярка симптоматика.
Преддиабетното състояние при децата е много по-кратко, в сравнение с възрастните и често патологията се развива много бързо.
Биологичните механизми на развитието на заболяването позволяват да се отделят няколко вида диабет при децата:
Видове диабет при децата
Диабетът от първи тип при децата се отличава с пониженото производство на инсулин, като следствие от увреждане на клетките на панкреаса. Най-често децата и техните родители се сблъскват с развитието на диабет тип 1. Нарушаването на работата на задстомашната жлеза води до понижаването на инсулина, нарушава се обмяната на въглехидратите. Глюкозата спира да се усвоява от тъканите и количеството й в кръвта се повишава. Излишъкът от захарта започва да се отделя от бъбреците, провокирайки непрекъсната загуба на течности - започват да се проявяват симптомите. Ако хипергликемията продължи дълго време това неизбежно води до промяна в съдовата микроциркулация и други проблеми. Изкуственото въвеждане на инсулин води до стабилизиране на количеството на глюкозата, затова този вид диабет се нарича инсулинозависим.

Диабетът от втори тип обикновено се установява в по-зряла възраст, по-рядко при деца и юноши, страдащи от затлъстяване. Възниква на фона на понижена чувствителност на тъканите към инсулина. Патогенезисът на диабет тип 2 е кардинално различен. Изработването на инсулин се запазва на нормално ниво, но тъканите престават да реагират на него. Това води до повишаване на нивото на глюкоза в кръвта, заболяването протича аналогично на диабет тип 1. Инжектирането на инсулин не подобрява ситуацията или оказва незначителен ефект, затова тази форма на заболяването се нарича инсулинонезависима.
Съществуват и специфични форми на патология, възникващи в следствие на генетични мутации (например, MODY-диабет), инфекциозни или ендокринни заболявания и други причини.
Причини за развитието на диабет при децата:
- Наследственост - високият риск на патология се предава по наследство.
- Различни инфекции (морбили, паротит, варицела и др.);
- токсично въздействие върху задстомашната жлеза;
- тежки травми и операции;
- Затлъстяване, злоупотреба със сладки храни;
- Ендокринни патологии;
- Автоимунни заболявания.
Симптоми на диабет при децата
Независимо от причините на развитие симптомите на диабет при децата винаги са сходни. Заболяването се характеризира с класическо съчетаване на признаците, които позволяват да се заподозре патологията още преди извършването на лабораторни изследвания:
- Често и обилно уриниране
- Прекомерна употреба на вода
- Чувство за глад
Допълнителни признаци на диабет при децата са:
- Суха кожа;
- Лющене на кожата на дланите и петите;
- Цепнатини на кожата на ъгълчетата на устата;
- Гъбични поражения на кожата и лигавицата (стоматит, поражения по половите органи);
- Обриви в гънките на кожата;
- Гнойни пъпки по кожата;
- Нарушения в менструалния цикъл, ако заболяването е възникнало в периода на половото съзряване;
Усложнения при диабет при децата
Детският организъм е много по-чувствителен към нарушенията в метаболизма ето защо в тази възраст диабетът протича по-агресивно и често води до развитието на усложнения. Най-опасни в това отношение са хипогликемията и кетоацидозата.
Хипогликемията е състояние, което се характеризира с рядкото падане на нивото на захарта в кръвта. Тъканите престават да получават необходимото хранене. Детето се оплаква от рязка слабост и силен глад, кожата му е бледа и става влажна на пипане, крайниците треперят. Ако не се компенсира навреме недостигът на глюкоза настъпва възбуда, гърчове и загуба на съзнание.
Диабетната кетоацидоза е патологично състояния, характеризиращо се с повишаването на нивото на кетони в кръвта заради активирането на резервни механизми за получаване на енергия.
За разлика от хипогликемията кетоацидозата се развива постепенно. В началото се появява слабост и сънливост, а след това - гадене и повръщане. В издишания въздух се усеща мирис на ацетон, който става все по-интензивен. При липса на помощ детето може да изпадне в коматозно състояние, което може да завърши със смърт.
Отделни усложнения на диабета при деца са разнообразни нарушения, свързани с влошаването на микроциркулирането на кръвта. Това са:
- диабетична нефропатия (поражение на бъбреците);
- диабетична ретинопатия (поражение на очите);
- диабетична полиневропатия (поражение на периферните нерви);
- кардиомиопатия (поражение на сърдечния мускул);
- нарушение на кръвноснабдяването на крайниците с риск от развитие на гангрена.
Диагностициране на диабет при децата
Обикновено първите признаци на диабет при децата се забелязват от лекуващия педиатър. Основа за обективна диагностика са лабораторните и инструменталните изследвания:
- определяне на нивото на глюкоза и гликиран хемоглобин в кръвта на гладно,
- тест за толерантност към глюкозата;
- установяване на специфични антитела към клетките на задстомашната жлеза;
- установяване на антитела към клетките на задстомашната жлеза;
- Общ анализ на урината за определяне на нивото на глюкоза и кетонови тела;
- ултразвуково изследване на задстомашната жлеза;
Назначават се изследвания и при кардиолог, педиатър, невролог, офталмолог, нефролог и други специалисти.
Диагностициране на диабет
Диагностициране на диабет тип 1
За диагностициране на диабет тип 1 се изследват:
Нивото на глюкоза от венозна плазма нагладно и 2 часа след хранене;
Нивото на гликирания хемоглобин през последните три месеца. Показателят отразява състоянието на въглехидратния обмен за последните три месеца при лекуващи се пациенти. Той трябва да се контролира веднъж на три месеца.
Автоантитела към бета-клетките - това са имунологични маркери за автоимунен инсулит.
Анализ на урината или липса на глюкоза в кетоновите тела.
Нивото на С-пептида в кръвта - маркер за остатъчна секреция на инсулина.

Диагностициране на диабет тип 2
За да се диагностицира диабет тип 2 и да се оцени тежестта на симптомите трябва да се проведат следните изследвания:
Определяне на нивото на глюкозата в кръвта. Взима се кръв от пръста на гладно. Диагнозата се поставя при установяването на над 7 ммол/л два пъти или повече в различни дни. Показателите могат да се променят в зависимост от физическата активност и хранене.
Тест за гликиран хемоглобин (HbAc1). Тук показател над 6,5% показва наличието на диабет тип 2.
Анализ на урината за глюкоза и ацетон. Наличието на 3-4 "плюса" ацетон говори за диабет тип 2. В урината на здрав човек ацетон не се установява.
Изследване за толерантност към глюкозата. Предполага определянето на концентрацията на глюкозата два часа след прием на чаша вода с разтворена глюкоза (75 г) на гладно. Диагнозата се потвърждава, ако първоначалното ниво на глюкозата (7 ммол/л или повече) след изпиването се е повишил най-малко до 11 ммол/л.
Профилактика на диабет
Профилактиката на диабет тип 1 включва следните дейности:
Кърмене. Педиатрите препоръчват кърмене на децата до 1,5 г. Заедно с кърмата детето получава вещества, засилващи имунитета.
Превенция на вирусни заболявания. Автоимунните процеси, като диабет тип 1 често се развиват след пренеси болести, като грип, ангина, паротит, варицела).
Излагане на стрес. Диабетът може да се развие и след преживян стрес. Необходимо е още от детска възраст детето да се учи как да се справя със стреса.
Правилно хранене. Основното в храненето трябва да бъдат белтъчните и бавноразградимите въглехидрати. Често да се приемат плодове и зеленчуци. Да се ограничи сладко и тестено.
Тази профилактика е добре да се обогати с физическа активност, спорт, каляване.
Профилактика на диабет тип 2
За съжаление пълното излекуване от диабет тип 2 не е възможно, но има начини за подобряването на качеството на живот и предотвратяване на заболяването:
Диета - при наднормено тегло и затлъстяване трябва да се следи храненето - да се избират плодове и зеленчуци с понижено ниво на съдържание на глюкоза.
Физическо натоварване - няма смисъл от изтощаващи тренировки. Оптималният вариант са дълги разходки или плуване. Леките физически упражнения е добре да присъстват поне пет пъти в седмицата, така се понижава рискът от развитието на диабет с 50%.
Нормализиране на психо-емоционалното състояние - трябва да се помни, че стресът може да стане причина за нарушаването на обмяната на веществата и това да доведе до затлъстяване.
Снимки: iStock