През последната седмица се вся паника сред родителите заради опасност от епидемия от морбили, идваща от Румъния. На 19 март беше съобщено, че е регистриран единичен случай на морбили при 2-годишно дете в пловдивския квартал Столипиново. През 2016 година също е имало един регистриран случай на морбили, но за него не беше съобщено като за нещо тревожно. Нещо повече - през 2015 година в Димитровград е регистриран случай на постваксинално морбили при дете. Съществува ли действително опасност от епидемия от морбили и откъде идва тя? Коя ваксина се прилага у нас срещу болестта? Представяме ви по-детайлна информация.
Още: Тежкият път да одобрят дете за лечение в чужбина и колко помага държавата
Още: Това ще влоши качеството на услугата: Болниците недоволни от намалената таксата за престой
Начало на ваксиниране срещу морбили в България
Морбилният вирус (РНК Morbillivirus /Measles virus/ от сем. Paramyxoviridae) е изолиран от Джон Ендърс и Томас Пийбълс през 1954 г. В България въвеждането на масова ваксинация с морбилна ваксина започва през 1969 г. Използва се щам "Ленинград 16" (Л16) и се обхващат неболедувалите деца на 1-8 години. Периодът 1969 – 1971 г. се характеризира с незадоволителен ваксинален обхват (31%) и рязко, но краткотрайно снижение на заболяемостта. През 1972-1982 г. се прилага поддържаща ваксинация на деца с начална възраст 10 месеца и обхватът с една доза морбилна ваксина щам Л16 достига 88%. До 1976 г. ваксиналната схема е еднократна, а средногодишният показател на заболяемостта от морбили не се различава съществено от регистрирания преди началото на ваксинацията – снижението е само 10%. През 1976 г. и 1981 г. в страната са проведени масови кампании с коригираща цел – обхванати са всички деца, израснали в предходния имунизационен период – на възраст 2 – 14 години и съответно 2 – 6 г.
През 1983 г. в имунизационния календар е включена втора доза морбилна ваксина с ваксина щам Л16, която първоначално се прилага на 4-годишна възраст, а от 1986 г. – на децата, навършили 2 години. Ваксиналният обхват надвишава 90%, нивото на заболяемост бележи спад, но същевременно, поради наблюдаваните периодични епидемии през интервал от 3 години, максималното ниво остава високо и се регистрират смъртни случаи. В началото на 90-те се въвежда двукратна ваксинация с триваксина морбили-паротит-рубеола (МПР) на 13 месеца и мономорбилна ваксина на 12-годишна възраст. От 2001 г. започва двукратна планова ваксинация с триваксина МПР на 13 месеца и 12 години. Използваната понастоящем в България ваксина съдържа живи атенюирани (отслабени) вируси на морбили, паротит и рубеола, като морбилният вирус е щам Schwarz, произведен в пилешки ембрионални клетки. Ваксината съдържа сорбитол, манитол, неомицин и други помощни съставки.
Още: Съмнения за зараза в Банско: Проверяват водата
Още: Детска ортопедия и вродени малформации – безплатни консултации с д-р Чабукоглу
Епидемията в България през 2009 – 2010 г.
Независими и обективни новини - Actualno.com ги представя и във Viber! Последвайте ни тук!
Още: Д-р Татяна Мороховец: Как да противодействаме на стомашните киселини?
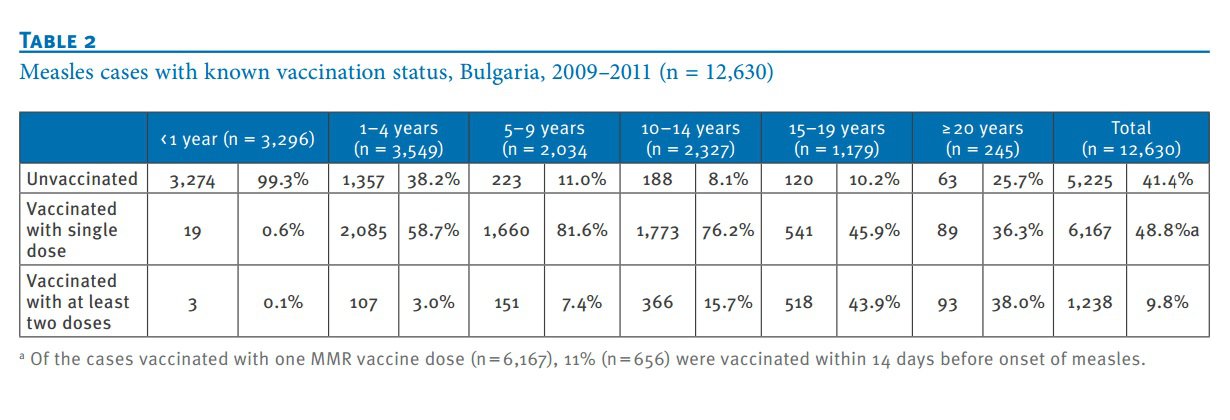
В последните десетилетия епидемии от морбили в България има през 1980 – 82 г., 1991 – 93 и 2009 – 10 г., независимо от типа използвана ваксина, ваксинационна схема и при много голям процент ваксинирани (ваксинален обхват). По време на морбилната епидемия през 2009 – 2011 г. ваксинационният статус на заболелите е известен при 52% т.е. при 52 на сто от случаите е ясно дали пациентът е бил ваксиниран или не. Във възрастовата група 1-14 г. от групата с известен ваксинационен статус, 70% от заболелите са ваксинирани с една доза МПР ваксина, като е прието, че една доза ваксина се счита за достатъчна, а втората е с цел да обхване нереагиращите от първата. В различните страни има големи разлики във възрастта, на която се прилага втората доза.
Ефикасност на ваксината
Още: Нова идея: Всички ваксинации да бъдат вписани в електронните досиета на пациентите
Още: Чудо преди Великден: Мъж получи шанс за живот след чернодробна трансплантация
Въпреки популярните внушения, че предимно неваксинираните са изложени на риск от морбилна инфекция при среща с патогена, проучвания показват, че морбили се разпространява успешно и сред популации с 99% ваксинирани лица (Gustafson et al., 1987; Chen et al., 1989; Boulianne et al., 1991), както и други високи проценти заболели, които са напълно ваксинирани (Faneye et al., 2015; Gupta et al., 2015; Vaidya et al., 2016; MMWR, Sept. 02,1988/37(34);527-31), включително при лица с предварително доказан ваксинален имунитет, солидни антитяло-отговори и явяващи се заразоносители, което подчертава необходимостта от задълбочени епидемиологични и лабораторни изследвания при съмнение за морбили, независимо от ваксинационния статус (Rosen et al., 2011). Други автори проучват епидемичен взрив на морбили, настъпил в гимназия с документирана ваксинация в 98% и обсъждат неуспеха на ваксината, като очевидно адекватно ваксинирани лица разпространяват заразата (Nkowane et al., 1987).
Това са фактите и цифрите, които оборват твърдението, че единствено неваксинираните деца се разболяват.
Освен това се оказва, че в България, преди последната голяма епидемия в периода 2009 - 2010 г., във възрастта под 1 година 19 бебета са ваксинирани с една доза, а 3 – с поне две дози, въпреки че според имунизационния календар първата доза МПР е предвидена на 13 месеца. Това показват данни от доклада "Епидемията от морбили в България през 2009 - 2010 г." Следователно – някой е нарушил нормативната уредба като е ваксинирал бебета в по-малка възраст и то с 2 дози. Въпреки двудозовата ваксинация тези бебета са се разболели от морбили.
Учените алармират, че титрите на анти-морбилните антитела, получени в резултат на ваксинацията, не са надежден индикатор за ефикасна защита от заболяване. Съществуват документирани случаи на заболели от морбили въпреки налични „защитни“ нива на анти-морбилни антитела в резултат на ваксинация (Edmonson et al., 1990; Ammari et al., 1993; Hirose et al., 1997). Също така, известни са данни, според които деца с агамаглобулинемия (бел. ред. - вид имунна недостатъчност, при която не се произвеждат ефективно антитела) преболедуват морбили, както и останалите деца и освен това се изгражда траен имунитет въпреки липсата на ефективен антителен имунен отговор, което демонстрира, че за изграждане на имунитет при естествена инфекция с морбили от съществено значение е Т-лимфоцитният клетъчен отговор (Burnet, 1968).
Нежелани реакции
МПР е жива ваксина. Известно е, че рубеолният и морбилният вируси се екскретират от фаринкса между 7-ия и 28-ия ден след ваксинацията, с пикова екскреция на 11-ия ден (КХП на Приорикс). Няма данни екскретираните ваксинални вируси да се предават от ваксинираните на податливи контактни. Липсата на данни обаче не изключва рядката възможност за предаване на вируса на контактен с ваксинирания, особено при имунокомпрометирани лица. Същевременно, научни публикации доказват отделянето на морбилния вирус с урината (което не е описано в КХП/листовката на препарата), като вирусната нуклеинова киселина е изолирана в проби до 14 дни след ваксинацията (Rota et al., 1995; Kaic et al., 2010). Документирано е предаване на ваксиналния рубеолен вирус чрез кърмата, както и трансплацентарно на деца без доказателства за клинично заболяване.
Описаните в листовката (КХП) нежелани реакции от триваксината МПР, са: температура; обрив; зачервяване, болка и подуване на мястото на инжектиране; морбили с понижена вирулентност (в новата КХП е посочено като морбили-подобен синдром) няколко дни след ваксинацията; менингит, енцефалит, алергични реакции; инфекция на горните дихателни пътища; отит на средното ухо; лимфаденопатия; анорексия; нервност, необичаен плач, безсъние; фебрилни гърчове; конюнктивит; бронхит, кашлица; диария; повръщане; увеличаване на паротидните жлези; орхит; епидидимит; паротитоподобен синдром; тромбоцитопения, тромбоцитопенична пурпура; анафилактични реакции; трансверзален миелит, синдром на Guillain-Barre, периферен неврит; Erythema multiforme; арталгия; артрит; синдром на Kawasaki.